Болезни пожилого возраста
Старость – это естественный процесс. Но почему некоторые люди в пожилом возрасте и выглядят хорошо, и физически активны, и вообще активно участвуют в жизни? Все дело в образе жизни и здоровье. Какие болезни возраста наиболее часто встречаются, как избежать их появления? В этой статье рассмотрены болезни старости или болезни в пожилом возрасте.
 |
Во многом, образ жизни, питание провоцирует появление определенных болезней в пожилом возрасте. Первую половину жизни мы активно вливаем всякую гадость в себя, а вторую половину тратим, чтобы вытащить это из организма.
Статистика утверждает, что сегодня на планете каждый шестой обитатель – пожилой человек. Основные симптомы старения – это физиологическая трансформация тела, нарушения психического состояния, снижение уровня работоспособности. По критериям ВОЗ пожилой возраст принято отсчитывать с 60 до 75 лет. Но по факту само старение стартует тогда, когда организм перестает расти и развиваться - уже в тридцатилетнем возрасте у людей наблюдается заметное снижение эффективности биологических процессов.
 |
Скорость старения определяется различными факторами, и зачастую зависит от возможности организма приспосабливаться к условиям жизни и окружающей среде.
Особенности возрастных болезней
Болезни, с которыми сталкиваются люди в возрасте, отличаются медленным стартом и вялым течением. Первые симптомы трудно выявить вследствие их размытости. Формирование многих заболеваний начинается обычно в 35-40 лет. Но зачастую проявляются и клинически «расцветают» они лишь в пожилом возрасте.
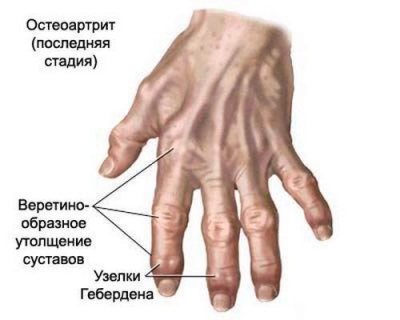
1. Поражение суставов
Остеоартрит - это болезнь, причиной которой становится износ суставов человека. Первичное повреждение происходит в 20-30 лет, а в пожилом возрасте от этого заболевания страдает практически каждый человек. Наиболее поражаются суставы рук, шеи, коленей и позвоночника. Наиболее ярко выраженная симптоматика болезни – боль в районе пораженного сустава и скованность движений.
 |
 |
В лечении и профилактике остеоартрита высокую эффективность показывают регулярные физические упражнения и лечебная гимнастика. Избавление от лишнего веса также благоприятно влияет на течение болезни. Залог выздоровления - поддержание организма в тонусе, активный образ жизни, позитивная жизненная позиция и дозированные занятия спортом.
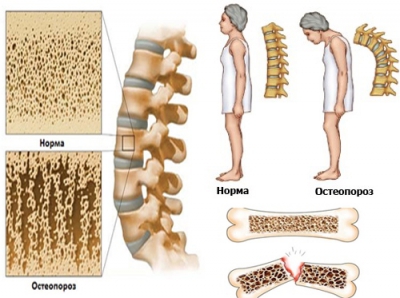
2. Остеопороз
По мере старения кости теряют свою прочность и эластичность, содержание микроэлементов в них заметно снижается. Ученые связывают это с биохимическими, структурными и биологическими изменениями. При этом происходит нарушение процессов метаболизма кальция, магния и фтора, которые являются основой костной ткани.
Остеопорозу подвержены все без исключения кости скелета человека, но максимальные изменения, приводящие к разрушению костной ткани, проходят в бедренных и позвоночных костях. При этом даже едва заметная травма может спровоцировать прелом, а позвонки могут повреждаться даже без внешнего воздействия – может развиться компрессионный перелом под тяжестью собственного веса.
Женщины страдают остеопорозом гораздо чаще представителей мужского пола. По статистике у каждой четвертой женщины после 60 лет отмечаются признаки хрупкости костной ткани. Это объясняется изменением гормонального статуса в период постменопаузы, когда снижается уровень выработки эстрогенов.
 |
Чтобы предотвратить потери этих микроэлементов, необходимо сбалансированное питание и регулярный прием лекарственных комплексов, содержащих магний, кальций и витамины группы B.
3. Сердечнососудистые заболевания
Заболевание сердечнососудистой системы - лидирующую позицию среди них занимает атеросклероз. Зачастую именно это заболевание является причиной возникновения ишемической болезни сердца – стенокардии и инфаркта. Провоцируют атеросклеротические бляшки и развитие тромбоза кровеносных сосудов мозга.
 |
4. Психические нарушения
Значительное снижение, а также полная потеря памяти – основной симптом болезни Альцгеймера и других видов старческого слабоумия. Если у лиц старше 60-ти лет диагностирована потеря памяти, на это следует обратить внимание и как можно быстрее начать лечение - ведь этот симптом со временем склонен к прогрессии, что доставляет неприятности, как больному, так и его родным и близким.
 |
В этом возрасте возможно развитие частичной или полной потери памяти. При полной амнезии больной теряет все свои воспоминания, но это может быть и временным симптомом. При частичной амнезии больной теряет не все воспоминания, а лишь часть. При этом память может хранить какие-то смутные образы и обрывки важных событий жизни. Нарушение пространственно-временного восприятия – обычное состояние при частичной амнезии.
5. Метаболические нарушения
Гипергликемия и сахарный диабет - это характерные для пожилого возраста заболевания. Сам процесс регуляции уровня сахара в крови достаточно сложен. С каждым годом организму все труднее дается эта задача, а в результате возникает сахарный диабет.
 |
Стоит помнить, что эффективная профилактика, рациональное питание и активный образ жизни помогут избежать многих проблем со здоровьем, и позволят вести активную и насыщенную жизнь в любом возрасте.
 |
Нарушения сна у пожилых
 |
Расстройство сна у пожилых людей существенно снижают качество их жизни. Этой проблеме длительное время не уделялось должное внимание, тем не менее именно у населения старше 65 лет самыми популярными лекарствами являютсяснотворные.
Статистика свидетельствует: 35% пожилых испытывают проблемы, связанные с неполноценностью сна. При этом у женщин (50%) сон нарушается чаще, чем у мужчин (25%).
В этой статье: причины нарушения сна у пожилых, как они проявляются, какие препараты провоцируют бессонницу, о мерах профилактики.
С возрастом одноразовый характер сна, обусловленный социальным и общественным укладом жизни человека (работа по найму, к примеру) сменяется двухразовым. С выходом на пенсию появляется много свободного времени, часть которого многие люди с удовольствием отдают дневному сну.
Благодаря Инге Штраух, профессору клинической психологии при Цюрихском университете, были проведены исследования сна у людей в возрасте от 65 лет до 83, выяснилось, что 60% из них спят днем часто или ежедневно.
Наличие дневного сна уменьшает продолжительность ночного, но уменьшается или нет общее время сна у пожилых, остается неясным, ведь старики частенько «клюют носом» днем и пробуждаются ночью, их многоразовый сон похож на сон младенцев.
Причины расстройства сна.
В старческом возрасте сон разлаживается по многим причинам:
Одной из причин нарушений сна является атеросклероз сосудов мозга: ухудшаются метаболизм и кровоснабжение мозговых структур, что влечет разлад ритма бодрствования и сна – ночь и день меняются местами.
Даже при сохранении прежнего ритма, ночной сон неизменно плох. Престарелые испытывают трудности с засыпанием, могут подолгу лежать, не в силах заснуть, часто встают в туалет, очень рано просыпаются.
Многие старики утром легко пробуждаются и чувствуют себя вполне отдохнувшими, но удовольствие от сна испытывают лишь некоторые.
Как правило, в пожилом возрасте возрастают жалобы на плохой сон, сердцебиения, сердечные боли и признаки удушья.
Современная медицина подразделяет причины нарушения сна на первичные и вторичные:
Первичные:
• миоклонус (подергивание мышц),
• ночное двигательное беспокойство ног,
• апноэ (задержка дыхания во сне): как правило, сонное апноэ с возрастом учащается и присоединяется к храпу, предшествующему в течение продолжительного периода. Этой опасной болезни больше подвержены мужчины с тучным телосложением, однако у престарелых женщин она также нередко проявляется.
Вторичные причины обусловлены психическими расстройствами и заболеваниями:
• наиболее часто сердечнососудистые заболевания,
• бронхиальная астма и другие болезни легких,
• эндокринные патологии, в том числе диабет,
• депрессивные состояния, даже в легкой степени,
• заболевания периферической нервной системы,
• многие другие.
Проявления нарушений сна:
• мучительная бессонница,
• утомительное засыпание,
• сон прерывистый и поверхностный,
• сновидения множественны и ярки, но часто тягостны,
• пробуждения ранние,
• утром ощущение тягостного беспокойства,
• нет чувства отдыха после сна.
Пожилые люди, подверженные расстройству сна, часто склонны утрировать симптомы: им кажется, что они дольше засыпают и меньшее время проводят во сне, чем происходит на самом деле.
Лекарственные препараты, провоцирующие бессонницу:
• глазные капли с b-блокаторами,
• капли в нос с симпатомиметиками,
• диуретики (возникает страх недержания мочи),
• антидиабетические (полиурий, гипогликемий и др.),
• противокашлевые,
• сердечные гликозиды в случае передозировки,
• противоопухолевые,
• антипаркинсонические (леводопа, селегилин),
• антибиотики (хинолоны),
• гормональные (глюкокортикоиды, тиреоидные гормоны, прогестерон),
• бронхолитические (тербуталин, ипратропиум бромид, теофиллиновые препараты, сальбутамол)
• противоаритмические,
• психотропные (психостимуляторы, антидепрессанты, ноотропы),
• многие другие.
Ученые пока не смогли ответить на вопрос: прерывистый неудовлетворительный сон пожилых является нормальным элементом процесса старения или это результат заболевания и патологических изменений в организме.
Профилактика нарушений сна у пожилых.
• Избегайте приема кофеиносодержащих (кофе, чай, кола, шоколад) напитков за 3 – 4 часа до сна,
• Переедание, курение, чрезмерные впечатления перед сном способствуют бессоннице,
• Умерьте физическую нагрузку во вторую половину дня,
• Может помочь уснуть теплое молоко, содержащее природную аминокислоту, которая обладает седативным действием, или легкий ужин перед сном,
• Если через 20 минут уснуть не получилось, рекомендуется встать и заняться чем-нибудь приятным (почитайте или послушайте музыку). Вернуться в постель и повторить попытку уснуть, можно только при появлении сонливости. Если уснуть вновь не удалось – возобновите процесс.
• При этом важно на период бодрствования выходить в другую комнату из спальни. Это создаст устойчивую ассоциацию спальни со сном, но не с утомительной бессонницей.
• Отправляйтесь ко сну и вставайте утром в одно и то же время, независимо от качества сна прошлой ночью.
• Дневной сон следует свести к минимуму (30минут) или отказаться от него вовсе,
• Не принимайте без консультации с врачом снотворные средства, это не решит проблему, но может обернуться тяжелой зависимостью, схожей с наркотической.
• Важно вовремя определить причину бессонницы, чтобы устранить ее источник.
Заболевания в пожилом возрасте – важная, но не главная причина плохого сна.
Старый человек лишен лучшего из снотворных – мышечной усталости. Обычно ничем не занятый, днем он высыпается, настроение его подавлено: в жизни больше нет целей, интерес к ней угасает, его удел – одиночество.
Хорошо спят и счастливы те, кто на склоне лет имеют занятие по душе,
с которым в ладу вся натура.
Возрастное развитие человека заключается во взаимодействии двух основных процессов: старения и витаукта. Старение - универсальный эндогенный разрушительный процесс, проявляющийся в повышении вероятности смерти. Витаукт (лат. vita- жизнь, auctum- увеличивать) -процесс, стабилизирующий жизнеспособность и увеличивающий продолжительность жизни. Не являясь болезнью, старение создаёт предпосылки развития возрастной патологии. Процесс старения - непрерывный постепенный переход от этапа к этапу: оптимальное состояние здоровья -> наличие факторов риска развития заболеваний -> появление признаков патологии - потеря трудоспособности -> летальный исход.
Темп старения может быть выражен количественно с помощью показателей, отражающих снижение жизнеспособности и увеличение повреждаемости организма. Одним из таких параметров является возраст.
Возраст - длительность существования организма от рождения до настоящего момента. Действующие до настоящего времени современные возрастные нормативы были приняты Европейским регионарным бюро ВОЗ в 1963 г. (табл. 16-1).
Таблица 16-1. Классификация возраста (ВОЗ, 1963)
|
Возраст — терминология |
Возраст — годы |
|
Молодой возраст |
18-29 |
|
Зрелый возраст |
30-44 |
|
Средний возраст |
45-59 |
|
Пожилой возраст |
60-74 |
|
Старческий возраст |
75-89 |
|
Долгожители |
90 и старше |
В настоящее время в мире насчитывают более 380 млн человек, возраст которых превышает 65 лет. В России пятую часть всего населения составляют люди пожилого и старческого возраста. В ближайшие 10 лет ожидают увеличения количества граждан старших возрастов примерно в 2 раза, т.е. уже 40% населения будет находиться в категории пожилого и старческого возраста. Уровень заболеваемости у пожилых людей по сравнению с лицами более молодого возраста выше в 2 раза, в старческом возрасте - в 6 раз.
Процессы старения человека изучает геронтология (греч. gerents - старик, logos - учение, наука). Геронтология - пограничная область биологии и медицины, изучающая не столько старость, сколько процесс старения человека. Геронтология включает в себя такие крупные основные разделы, как гериатрию, герогигиену, геропсихологию, социальную геронтологию и др.
Гериатрия (греч. gerents- старик, atria - лечение) - пограничный раздел геронтологии и внутренних болезней, изучающий особенности заболеваний людей пожилого и старческого возраста и разрабатывающий методы их лечения и профилактики.
Основные особенности больных пожилого и старческого возраста
Патологические изменения, характерные для людей пожилого и старческого возраста, начинают проявляться уже с 40-50 лет.
1. Инволюционные (связанные с обратным развитием) функциональные и морфологические изменения со стороны различных органов и систем. Например, с возрастом снижаются показатели жизненной ёмкости лёгких, бронхиальной проходимости, величина клубочковой фильтрации в почках, увеличивается масса жировой ткани и уменьшается мышечная масса (включая диафрагму).
2. Наличие двух и более заболеваний у одного пациента. В среднем при обследовании пациента пожилого или старческого возраста у него выявляют не менее пяти болезней. В связи с этим клиническая картина заболеваний «смазывается», снижается диагностическая ценность различных симптомов. С другой стороны, сопутствующие заболевания могут усиливать друг друга. Например, анемия у пациента с ИБС может вызвать клинические проявления сердечной недостаточности.
3. Преимущественно хроническое течение заболеваний. Прогрессированию большинства хронических заболеваний способствуют возрастные неблагоприятные эндокринно-обменные и иммунные сдвиги.
4. Нетипичное клиническое течение заболеваний. Нередко выявляют более медленное и замаскированное течение болезни (пневмонии, инфаркта миокарда, туберкулёза лёгких, неопластических процессов, сахарного диабета и др.). Например, лихорадка у пожилых больных может
быть одним из основных, если не единственным, проявлением туберкулёза или инфекционного
эндокардита, абсцессов брюшной полости.
5. Наличие «старческих» болезней (остеопороза, доброкачественной гиперплазии предстательной железы, болезни Альцхаймера, старческого амилоидоза и др.).
6. Изменение защитных, в первую очередь иммунных, реакций.
7. Изменение социально-психологического статуса. Основными причинами социальной
дезадаптации выступают выход на пенсию, утрата близких и друзей в связи с их смертью, одиночество и ограничение возможностей общения, трудности самообслуживания, ухудшение экономического положения, психологическое восприятие возрастного рубежа старше 75 лет независимо от
состояния здоровья. На этом фоне нередко развиваются такие нарушения, как тревожные состояния, депрессии, ипохондрический синдром (патологически преувеличенное опасение за своё здоровье, убеждённость в наличии того или иного заболевания при его фактическом отсутствии).
Рациональное ведение пожилого больного предполагает обязательное достижение взаимопонимания и согласия в триаде «больной - медицинская сестра - врач». Степень выполнения больным врачебных рекомендаций обозначают в медицинской литературе термином «комплайенс» (англ. compliance - согласие). Сам по себе старческий возраст не служит причиной недостаточного комплайенса, поскольку правильный подход вполне обеспечивает достижение последнего - использование словесных и письменных инструкций, уменьшение числа назначаемых медикаментов, предпочтение пролонгированных лекарственных форм и комбинированных препаратов и др.
Правила питания больных пожилого и старческого возраста
В настоящее время гипокалорийную и ограниченную по объёму диету рассматривают как один из эффективных методов борьбы с процессом преждевременного старения. В пищевом рационе пожилого человека рекомендуемое соотношение между белками, жирами и углеводами составляет 1:0,9:3,5, т.е. нужно снизить дозу потребляемых жиров и углеводов (для мужчин и женщин молодого возраста, занятых умственным трудом, рекомендуется соотношение 1:1,1:4,1). Следует ограничить потребление продуктов, содержащих пуриновые основания, щавелевую кислоту и холестерин, обеспечив достаточное количество овощей и фруктов, содержащих соли калия, магния, железа, микроэлементы, витамины и органические кислоты. Для лиц пожилого и старческого возраста наиболее рационально четырёхразовое питание. Рекомендуемая калорийность пищи составляет 1900-2000 ккал для женщин старше 60 лет и 2000-3000 ккал для мужчин того же возраста. Калорийность первого завтрака должна составлять 25% суточного рациона, второго - 15%, обеда - 40-45% и ужина (не позже чем за 2 ч до сна) - 15-20%.
Послабляющий эффект. Следует рекомендовать за 1 ч до еды утром выпивать 1 стакан сока, отвара шиповника или просто кипячёной воды комнатной температуры, на ночь - 1 стакан кефира. Калорийность пищевого рациона следует ограничивать за счёт снижения, потребления высококалорийных продуктов: безусловному ограничению подлежат сахар и другие сладкие продукты, соль, жир и жирные продукты. Рафинированный сахар целесообразно заменить мёдом, который быстро всасывается в ЖКТ, обладает мягким седативным эффектом, действует послабляюще и предупреждает запоры.
Антиатеросклеротическая направленность питания может быть достигнута снижением общей калорийности пищи и включением в неё продуктов, нормализующих липидный обмен. Рекомендуется увеличить долю растительных жиров (до 2 ст.л. подсолнечного, оливкового или кукурузного масла в сутки). Содержащиеся в них биологически активные вещества (полиненасыщенные жирные кислоты, фосфатиды и фитостерины) в совокупности оказывают благоприятное воздействие на обмен холестерина (допустимо употребление холестерина с пищей в количестве до 300 мг/сут). Кроме того, растительные масла обладают хорошим желчегонным действием и послабляющим эффектом.
В качестве источника витаминов, микроэлементов и активного противоатеросклеротического средства рекомендуют включение в диету морской капусты. Больным можно рекомендовать приобретать в аптеках аптечный порошок морской капусты (ламинарии сахаристой). Свежей ламинарией (морской капустой) питаются жители Японии, Приморья, побережья Белого моря, и у них зарегистрирована значительно меньшая частота случаев развития заболеваний сердца и сосудов.
Растительная клетчатка. Общее количество растительной клетчатки для лиц пожилого возраста должно составлять 25-30 г/сут. Волокнистые вещества пищи (сложные углеводы, содержащие клетчатку, пектиновые вещества и др.) обладают способностью адсорбировать пищевые и токсические вещества и улучшать бактериальное содержимое кишечника. Активация моторной деятельности кишечника, нормализация стула под влиянием пищевых волокон выступают реальной мерой профилактики дивертикулёза и злокачественных образований.
Дивертикуле (лат. diverticulum - дорога в сторону, ответвление) - выпячивание стенки полого органа (кишки, пищевода, мочеточника и др.), сообщающееся с его полостью.
Витамины. Особое значение в поддержании гомеостаза стареющего организма имеют витамины. Латентный гиповитаминоз, развивающийся вследствие свойственных возрасту обменных нарушений, проявляется обычно у пожилых людей при сахарном диабете, полиурии, частом жидком стуле, во время инфекционных заболеваний. Полноценный режим питания, включающий зерновые культуры и фрукты в свежем виде, позволяет обогатить рацион витаминами. Но даже в летний и осенний сезоны пожилым людям необходимо дополнительно принимать витаминные препараты.
Минеральные вещества. С возрастом в организме происходит накопление одних минеральных веществ при снижении других. Например, изменение соотношения калия и натрия в пользу увеличения последнего способствует задержке жидкости, отрицательному влиянию на функции сердечно-сосудистой и мочевыделительной систем. Пожилые люди особенно чувствительны к недостатку солей калия, и у них быстро развивается гипокалиемия, особенно на фоне терапии мочегонными препаратами. К клиническим проявлениям гипокалиемии относят нарушения ритма, ослабление мышечного тонуса, повышенную чувствительность к холоду, судороги мышц (особенно мышц ног по ночам), снижение концентрационной способности почек и кислотности мочи. Идеальными продуктами, в которых низкое содержание натрия сочетается с высоким содержанием калия, выступают овощи (картофель и др.), фрукты (бананы, апельсины и др.), сухофрукты (чернослив, урюк, изюм, курага).
С возрастом у людей нередко отмечают повышенное отложение солей в одних тканях на фоне снижения содержания минеральных веществ и интенсивности их обмена в других - например, стареющий организм способен накапливать кальций в стенке сосудов, хотя дефицит кальция выступает одной из причин старческого остеопороза. Нормативное поступление в организм кальция для пожилых людей аналогично таковому в среднем возрасте (800-1000 мг/сут). Источники легкоусвояемого кальция - молоко, кисломолочные продукты, сыр.
Кулинарная обработка. В старческом возрасте могут происходить изменения в жевательном аппарате, отсюда возникают особые требования к выбору продуктов и способам кулинарной обработки. Легче подвергаются действию пищеварительных ферментов мясо в рубленом виде, рыба, творог. Из овощей предпочтительнее свёкла, морковь, кабачки, тыква, цветная капуста, помидоры, картофель (в виде пюре). Кочанная капуста должна быть ограничена в рационе, так как при её чрезмерном употреблении усиливаются процессы брожения в кишечнике. Пища не должна быть слишком горячей или холодной. Из специй и приправ рекомендуют преимущественно не-большое количество чеснока и хрена.
Общие принципы ухода за больными пожилого и старческого возраста Медицинская этика. При уходе за больными пожилого и старческого возраста особое значение имеет соблюдение норм медицинской этики и деонтологии. Нередко медсестра становится для пациента, особенно одинокого, единственно близким человеком. К каждому больному необходим индивидуальный подход с учётом личностных особенностей пациента и его отношения к болезни. Для установления контакта медсестра должна разговаривать спокойным приветливым голосом, обязательно здороваться с больными. Если пациент слепой, следует ежедневно, входя утром в палату, представляться. К больным нужно обращаться с уважением, по имени и отчеству. Недопустимо называть пациента фамильярно «бабушка», «дедушка» и пр.
Гериатрические больные нередко «уходят в себя», «прислушиваются» к своему состоянию, у них появляются раздражительность, плаксивость. Подготовка пациента к различным медицинским манипуляциям, умение слушать, сопереживать и давать советы являются важными факторами в успешном лечении. Однако медсестра самостоятельно, помимо врача, не должна давать больному или его родственникам информацию о характере и возможном исходе его заболевания, обсуждать результаты исследования и методы лечения.
Проблема бессонницы. Пожилые пациенты часто жалуются на бессонницу, у них меняется режим сна - нередко они спят больше днём, а ночью ведут более активный образ жизни (едят, ходят по палате, читают). Часто употребляемые больными в этом случае снотворные препараты могут быстро вызвать привыкание. Кроме того, на фоне приёма снотворных средств могут появиться слабость, головные боли, ощущение утренней «разбитости», запоры. При необходимости снотворные средства назначает врач. Медсестра может рекомендовать больному приём лекарственных трав (например, отвар пустырника по 10-15 мл за 40 мин до отхода ко сну), 10- 20 капель «Валокордина», стакан тёплого молока с растворённым в нём медом (1 ст.л.) и т.п.
Обеспечение мероприятий личной гигиены. Часто больному пожилого и старческого возраста трудно себя обслуживать. Следует оказывать ему помощь при смене постельного и нательного белья, при необходимости - осуществлять уход за волосами, ногтями и др. Необходимо следить за состоянием полости рта пациента. Медсестра должна после каждого приёма пищи больным давать ему кипячёную воду, чтобы он мог тщательно прополоскать рот. Тяжелобольному медсестра обязана протирать рот тампоном, смоченным 1% раствором водорода перекиси или раствором натрия гидрокарбоната. При уходе за пациентом, длительно находящимся на постельном режиме, необходимо осуществлять тщательный уход за кожей и проводить профилактику пролежней. Медсестра должна помогать больному изменять положение в постели, периодически, если позволяет его состояние, усаживать на кровати, для устойчивости подперев со всех сторон подушками, слегка массировать спину, ступни ног и кисти рук.
Следует контролировать физиологические отправления больных и при необходимости регулировать функцию кишечника диетой (включением в пищевой рацион сухофруктов, молочно-кислых продуктов и др.), применением по назначению врача слабительных препаратов или постановкой клизм.
О любом ухудшении самочувствия больного, появлении новых симптомов медсестра должна немедленно информировать врача. До его прихода нужно уложить пациента или помочь принять ему соответствующее положение (например, при удушье больному следует принять положение сидя или полусидя), обеспечить покой, при необходимости - оказать первую помощь.
Профилактика травматизма. С особым вниманием следует отнестись к профилактике возникновения возможных травм. Ушибы и переломы (особенно шейки бедренной кости) обездвиживают больных, сопровождаются развитием таких осложнений, как пневмония, тромбоэмболия лёгочной артерии, которые могут приводить к летальному исходу. При мытье больного в ванне нужно поддерживать его, помогать заходить и выходить из ванны, на полу должен быть постелен резиновый коврик, чтобы пациент не поскользнулся. Медсестра обязана следить за состоянием больничных помещений, их достаточной освещённостью. На полу не должны находиться посторонние предметы, недопустимо наличие разлитой жидкости, так как больной может их не заметить и упасть. Коридоры гериатрического отделения должны быть просторными, не загроможденными мебелью, вдоль стен коридора нужно закрепить перила, чтобы больные могли за них держаться.
Контроль приёма лекарств. Медсестра должна контролировать приём больными назначенных лекарственных препаратов. При снижении памяти и развитии деменции (лат. dementia -слабоумие) пациенты могут забыть принять лекарство или, наоборот, принять его повторно. Поэтому больные пожилого и старческого возраста должны быть обеспечены чёткими инструкциями, данными врачом не только в устной форме, но и письменно. Необходимо следить за водным балансом, так как недостаточное потребление жидкости может способствовать повышению концентрации в организме назначенных препаратов, появлению побочных эффектов и развитию лекарственной интоксикации.
Уход и наблюдение за больными пожилого и старческого возраста с заболеваниями органов дыхания
Своеобразие клинического течения заболеваний органов дыхания в пожилом и старческом возрасте в значительной степени обусловлено иволютивными процессами в стареющем организме.
• Эластичность лёгочной паренхимы снижается, развивается её атрофия.
• В результате увеличения размеров альвеол на 40-45% уменьшается дыхательная поверхность лёгких.
• Изменённые сосуды (лёгочные капилляры уплотняются, становятся «ломкими») не обеспечивают вполне адекватного питания лёгочной ткани, затрудняется газообмен.
• Уплотнение мембран затрудняет газообмен между альвеолярным воздухом и капиллярной кровью.
• Альвеолярная вентиляция становится неравномерной.
• Вследствие снижения активности реснитчатого эпителия и чувствительности рецепторов слизистой оболочки, постепенной атрофии эпителиальных" клеток нарушается механизм самоочищения бронхов.
• Атрофия железистого эпителия и хрящевой ткани бронхов приводит к образованию четкообразных вздутий бронхов и неравномерному сужению их просвета.
• Снижается кашлевой рефлекс.
• Дистрофические изменения в мышечном аппарате грудной клетки и спины, формирование бочкообразной формы грудной клетки, склеротические изменения уменьшают подвижность рёбер, ограничивают объём экскурсии грудной клетки.
• Возрастает чувствительность дыхательного центра к углекислому газу и явлениям гипоксии.
У больных пожилого и старческого возраста наблюдают частые обострения хронического бронхита, что обусловлено изменениями грудной клетки возрастного характера, ограничивающими дыхательные движения, снижающими дренажную функцию за счёт малой эффективности кашлевого толчка и атрофии мерцательного эпителия, застоем в малом круге кровообращения, снижением противоинфекционной защиты. Лечение больных хроническим бронхитом в пожилом и старческом возрасте необходимо осуществлять с учётом особенностей патологического процесса, наличия сопутствующих заболеваний, индивидуальных особенностей пациента.
Повышенная заболеваемость гериатрических больных хроническим бронхитом обусловливает частое применение антибактериальных средств. При этом необходимо помнить, что у пожилых больных значительно чаще развиваются возможные побочные действия антибактериальных препаратов, например снижение слуха (стрептомицин, гентамицин и др.), токсичное влияние на почки (канамицин), кандидоз, дисбактериоз и атрофический глоссит (тетрациклин, комбинированные антибиотики) и др. Поэтому медицинская сестра должна обучить пациентов определенным приёма лекарств, которые позволяют в некоторой степени снизить токсичность медикаментозных средств. Больной должен принимать назначенный препарат в установленное время суток соблюдать рекомендуемый режим поведения и условия приёма (например, при приёме ко-тримоксазола необходимо обильное щелочное питьё - «Боржоми» или 7 г натрия гидрокарбоната на стакан воды), диетические правила (например, при лечении тетрациклином необходимо исключить из пищевого рациона пациента колбасу, копчёности и овощи, выращенные с использованием нитро-удобрений).
Очень осторожно следует применять в лечении больных пожилого и старческого возраста оксигенотерапию. Чрезмерная активная оксигенотерапия в пожилом возрасте также может привести к отрицательным результатам - могут появиться головокружение, тошнота, удушье, дыхание типа Чейна-Стокса. Более того, может возникнуть гиперкапническое торможение дыхательного центра вплоть до коматозного состояния.
Необходимо помнить, что при наблюдении за больным пневмонией особенно опасен для пациента период критического снижения \. температуры тела, когда возможно развитие острой сосудистой недостаточности. Этот период болезни особенно сложен у больных гериатрического возраста, так как сосудистая недостаточность у них проявляется не классическим коллапсом, а обострением ИБС, развитием инсульта, усилением степени почечной недостаточности и др.
Уход и наблюдение за больными пожилого и старческого возраста с заболеваниями сердечно-сосудистой системы
Особенности заболеваний ССС в пожилом и старческом возрасте обусловлены, как и болезни других органов и систем, иволютивными процессами в организме, но в первую очередь -склеротическим поражением как сосудов, так и сердца.
• При склерозировании аорты, венечных, церебральных и почечных артерий уменьшается их эластичность; уплотнение сосудистой стенки ведёт к постоянному повышению периферического сопротивления.
• Возникают извитость и аневризматическое расширение капилляров и артериол, развиваются их фиброз и гиалиновое перерождение, что ведёт к облитерации сосудов капиллярной сети, ухудшающей трансмембранный обмен.
• Кровоснабжение основных органов становится не вполне адекватным.
• В результате недостаточности коронарного кровообращения развиваются дистрофия
мышечных волокон, их атрофия и замещение соединительной тканью. Формируется атеросклерозэтический кардиосклероз, приводящий к сердечной недостаточности и нарушениям ритма сердца.
• Вследствие склерозирования миокарда снижается его сократительная способность, развивается дилатация полостей сердца.
• «Старческое сердце» (возрастные изменения в сердечной мышце) выступает одним из главных факторов развития сердечной недостаточности вследствие изменений нейрогуморальной регуляции и длительной гипоксии миокарда.
В пожилом возрасте активизируется система свёртывания крови, развивается функциональная недостаточность противосвёртывающих механизмов, ухудшается реология крови.
В пожилом и старческом возрасте формируется ряд особенностей гемодинамики: повышается главным образом систолическое АД, снижаются венозное давление, сердечный выброс, позднее и минутный объём и др.
Наиболее часто у лиц пожилого и старческого возраста повышается систолическое АД (более 140 мм рт.ст.) и развивается так называемая изолированная систолическая артериальная гипертензия. С возрастом стенки крупных сосудов теряют свою эластичность, появляются атеросклеротические бляшки, в мелких сосудах развиваются органические изменения. В результате снижается мозговой, почечный и мышечный кровоток. До настоящего времени не разработана система нормативных величин АД в зависимости от возраста - повышение АД у лиц пожилого и старческого возраста ряд специалистов рассматривает как нормальное компенсаторное явление.
При уходе за пациентом необходимо помнить, что ухудшение состояния у больных ИБС пожилого и старческого возраста могут спровоцировать сопутствующие бронхолёгочные заболевания, физическая нагрузка, переедание, психоэмоциональный стресс, острые инфекции, воспалительные процессы в мочевыводящих путях, оперативные вмешательства и др.
Медицинская сестра должна активно работать с больными, объясняя им необходимость борьбы с вредными привычками. Следует разъяснить больному, что после выкуренной сигареты увеличивается частота и сила сердечных сокращений, сужаются сосуды, повышается АД. У курильщиков чаще отмечается злокачественное течение артериальной гипертензии, снижается эффект лечения, почти в 2 раза увеличивается смертность от сердечно-сосудистых заболеваний.
Больным пожилого и старческого возраста необходимы небольшой отдых днём и спокойный сон ночью. Полезны целенаправленные упражнения на расслабление. Больному необходим пищевой рацион, в меру насыщенный калориями и богатый витаминами. Следует отказаться от употребления животных жиров, сладостей, «перехвата» между основными приёмами пищи, так как излишняя масса тела мешает работе сердца.
Людям пожилого и старческого возраста рекомендуют по возможности регулярные занятия физическими упражнениями, дыхательную гимнастику.
Уход и наблюдение за больными пожилого и старческого возраста с заболеваниями желудочно-кишечного тракта
В пожилом и старческом возрасте значительно меняется характер течения заболеваний органов пищеварения в связи с возрастными анатомо-физиологическими особенностями ЖКТ.
• Ротовая полость: развивается инволюция слюнных желёз, меняется жевательный аппарат.
• Пищевод: атрофируется слизистая оболочка, снижается перистальтика, чаще развиваются дискинезии.
• Желудок: снижается секреторная и ферментативная активность, замедляется двигательная активность.
• Печень: уменьшается количество гепатоцитов, подавляются процессы их регенерации, снижается функциональная активность печени. Характерна тенденция к снижению уровня билирубина, жёлчных кислот и фосфолипидов и повышению холестерина. Снижение показателей липидного комплекса жёлчи способствует нарушению кишечного пищеварения, что проявляется диспепсическими расстройствами.
• Поджелудочная железа: возрастная атрофия ткани приводит к снижению внешнесекреторной функции и, следовательно, замедлению полостного и мембранного пищеварения.
• Кишечник: снижается высота кишечных ворсинок и уменьшается площадь слизистой оболочки, на которой осуществляются мембранное пищеварение и всасывание. Возрастные изменения гипоталамуса, гипофиза и щитовидной железы влекут за собой перестройку ферментативного спектра тонкой кишки. Снижается двигательная активность тонкой и толстой кишки, изменяется состав микрофлоры кишечника, усугубляются явления кишечной диспепсии.
Кровоснабжение и иннервация системы органов пищеварения также подвергаются функциональным и структурным иволютивным изменениям.
Согласно статистическим данным, хроническим гастритом страдает более 50% трудоспособного населения, а у лиц старше 60 лет частота этого заболевания приближается к 100%. Как правило, у лиц пожилого и старческого возраста хронический гастрит не является самостоятельным заболеванием и часто сопровождает другие заболевания гастродуоденальной зоны, хронический панкреатит, ИБС, сахарный диабет.
Большая распространённость атрофического гастрита у пожилых обусловлена длительным течением бактериального хронического гастрита, часто развивающимся в пожилом и старческом возрасте дуоденогастральным рефлексом и, вследствие этого, возникновением раздражения и повреждения слизистой оболочки желудка. Также хронический гастрит может быть обусловлен ятрогенными причинами (частое употребление различных медикаментов).
Клинические проявления атрофического хронического гастрита в пожилом и старческом возрасте неспецифичны. Необходимо помнить, что симптомы хронического гастрита могут маскироваться сопутствующей патологией (ИБС, хронический панкреатит и др.).
Нередко под маской различных заболеваний ЖКТ протекает ишемическая болезнь органов пищеварения (для её обозначения применяют термины «брюшная жаба», «хроническая мезентериальная недостаточность», «абдоминальная ишемическая болезнь»). Хроническая ишемия при данной патологии обусловлена недостаточностью кровообращения в бассейнах чревной, верхней и нижней брыжеечных артерий. Причинами нарушения мезентериального кровообращения могут быть атеросклеротическое поражение мезентериальных артерий и другие состояния, снижающие кровоток:
• инфаркт миокарда, нарушения сердечного ритма (например, фибрилляция предсердий), артериальная гипертензия;
• сдавление сосудов извне (экстравазальное сдавление) за счёт опухолевого или спаечно-го процесса;
• возрастные изменения в интрамуральном слое сосудистой стенки, усугубляющие нару-шения кровоснабжения органов брюшной полости.
В уходе за такими больными большое значение имеет контроль за соблюдением пациен-том режима (целесообразен отдых после еды) и диеты (направленность на нормализацию липид-ного обмена с уменьшением объёма принимаемой пищи).
Одной из частых жалоб больных пожилого и старческого возраста является запор. Причинами его могут быть малоподвижный образ жизни, атония кишечника, неправильное питание, побочное действие ряда лекарственных препаратов и др.
Для нормализации стула в первую очередь необходимо откорригировать диету. Больному следует рекомендовать выпивать утром натощак 1/2 стакана холодной кипячёной воды, кефира или простокваши. Медсестра может посоветовать пациенту употреблять в пищу блюда из свёклы (винегрет), моркови, печёные яблоки, заменить картофель тушёными овощами, гречневой кашей. В рационе должно быть большое количество овощей и фруктов. Послабляющему эффекту способствует употребление сухофруктов - кураги, чернослива, инжира, изюма. Их следует размачивать в горячей воде, а если больному трудно жевать - измельчать с помощью мясорубки.
При длительных запорах по назначению врача медицинская сестра ставит больному клизму (очистительную, гипертоническую, масляную и др.).
Уход и наблюдение за больными пожилого и старческого возраста с заболеваниями почек и мочевыводящих путей
Для стареющей почки характерны следующие изменения.
• Прогрессирующее накопление соединительнотканных компонентов практически во всех структурных элементах почки, что приводит к так называемой старческой атрофии органа.
• Снижение массы и объёма почки, более значительное у мужчин по сравнению с женщинами.
• Утолщение и уплотнение капсулы, увеличение объёма паранефральной клетчатки.
• Развитие гиалиноза капиллярных петель клубочка (что отчётливо проявляется с 40 летнего возраста), в дальнейшем - постепенная гибель почечных нефронов.
• Снижение клубочковой фильтрации (примерно на 7% в течение каждого последующего после 40 лет десятилетия жизни).
• Уменьшение скорости физиологического обновления эпителия канальцев в канальцевой части нефрона и нарушение деятельности канальцев: снижаются максимальная реабсорбция глю-козы, общая экскреция кислот, клиренс свободной воды.
• Артериолосклероз сосудов почек, эластическая гиперплазия их интимы.
• Изменение гемодинамики старческой почки в целом: снижается практически наполовину почечный кровоток, параллельно с ним - эффективный почечный плазмоток.
• Атрофия элементов юкстагломерулярного аппарата с перестройкой его клеток.
• Ослабление механизмов внутриклеточной регуляции кровотока.
• Атония мочевых путей, способствующая возникновению рефлюксов (обратного затека-ния мочи) на различных уровнях. Наиболее частые заболевания почек у пациентов пожилого и
старческого возраста - пиелонефрит, ОПН и ангионефросклероз. Наиболее частым в гери-атрии заболеванием почек является старческий пиелонефрит. Его развитию способствуют следующие причины.
• Частые рефлюксы вследствие атонии мочевыводящих путей.
• Мочекаменная болезнь и опухолевые процессы.
• Заболевания предстательной железы у мужчин.
• Фиксация бактериальной флоры в почках вследствие нарушения почечной гемодинамики.
• Возрастные нарушения иммунного ответа организма.
• Учащение с возрастом инструментальных вмешательств на мочевых путях.
Следует иметь в виду, что при выраженности старческих общедистрофических процессов и кахексии даже гнойные формы пиелонефрита могут протекать бессимптомно. Нередко клинически наблюдают только изолированный интоксикационный синдром (при этом больные нередко поступают в инфекционное отделение), упорную выраженную анемию (что «уводит» диагноз от патологии почек и заставляет проводить обследование больных по «онкологической программе»).
Одна из проблем ухода за больными - наличие у гериатрических больных учащённого мо-чеиспускания ночью (не только из-за патологии мочевыделительной системы, но и вследствие возрастных изменений в почках, нарушений сна), что приводит к необходимости частого встава-ния больных с постели в ночное время. Тем не менее у ослабленных больных при резком встава-нии с кровати возможно резкое снижение АД, что может спровоцировать обморок. Падение боль-ного в пожилом и старческом возрасте чаще сопровождается различными переломами, что ещё больше усугубляет состояние пациента. Поэтому медсестра должна объяснить больному, что он не должен пить позже 6-7 ч вечера, чтобы не испытывать ночью частые позывы на мочеиспускание, а на ночь оставлять ему у кровати судно или горшок.
Нередко у гериатрических больных наблюдают недержание мочи - энурез (при заболеваниях почек, цистите, аденоме предстательной железы, нарушении мозгового кровообращения, общем истощении больного, старческом слабоумии и др.).
• Особой формой энуреза выступает так называемое стрессовое недержание мочи, возникающее у женщин при кашле, чихании или смехе, а в пожилом и старческом возрасте вследствие недостаточности сфинктера мочевого пузыря. Обычно это бывает, если больная ранее много рожала или в период постменопаузы и пр.
• Полное недержание мочи развивается при полной потере функции сфинктера, когда нарушается иннервация мочевого пузыря вследствие прорастания крестцового нервного сплетения опухолью или прямого прорастания опухоли в шейку мочевого пузыря. При этом у больного име-ется постоянное подтекание мочи. При недержании мочи медсестра должна после каждого мочеиспускания подмывать больного и менять ему бельё. Следует посоветовать родственникам приобрести специальные памперсы для взрослых. При недержании мочи больному необходимо рекомендовать ограничить приём жидкости после 3 ч дня. Пища должна быть легкоусвояемой, пациенту следует в течение дня принимать пищу часто, малыми порциями. Необходимо помнить, что нужно регулярно дезинфицировать судно (мочеприёмник) и обеззараживать выделения пациента перед сливом их в канализацию.
При строгом постельном режиме, тяжёлом состоянии больного медсестре необходимо особое внимание уделять состоянию кожных покровов пациента, особенно при наличии у него отёков, и проводить профилактику пролежней (см. «Уход за кожей и профилактика пролежней»).
Уход за кожей и профилактика пролежней
Пот и кожное сало, скапливаясь на поверхности кожи, способствуют ее загрязнению. Вместе с салом и потом на коже скапливаются пыль, микроорганизмы. Загрязнение кожи вызывает зуд, который ведет к расчесам и ссадинам, а это способствует проникновению вглубь кожи микробов, находящихся на ее поверхности.
Больным, находящимся на постельном режиме, необходимо ежедневно протирать кожу теплым дезинфицирующим раствором (на 0,5 л теплой воды 1-2 столовые ложки уксуса, одеколона или спирта). Конец полотенца смачивают в растворе, слегка отжимают и начинают протирать шею, за ушами, спину, переднюю поверхность грудной клетки и подмышечные впадины. Особое внимание следует обращать на складки под молочными железами, где у тучных и очень потливых женщин могут образовываться опрелости. Затем кожу вытирают насухо в том же порядке. Ноги больному моют 1-2 раза в неделю, поставив тазик в постель.
Пролежни представляют собой поверхностные или глубокие омертвления кожи, подкожной клетчатки, слизистых оболочек. Они возникают на участках, подвергающихся сдавлению между выступающими участками костей и постелью при плохом уходе и резком ослаблении организма.
Первым признаком пролежней является бледность кожи с последующим покраснением, отечностью и отслаиванием поверхностного слоя; в дальнейшем появляются пузыри и омертвение кожи. В тяжелых случаях омертвению могут подвергаться хрящ и кость. Инфицирование иногда приводит к сепсису и является причиной смерти.
Во избежание пролежней следует правильно осуществлять их профилактику, основными элементами которой являются:
Изменение положения тела больного несколько раз в день, если позволяет его состояние. Сдавленная кожа начинает мертветь через два часа, исходить нужно из этого.
Ежедневное по нескольку раз в день стряхивание простыни, чтобы на ней не было крошек.
Отсутствие складок на постельном и нательном белье.
Подкладывание тяжелобольным, длительное время находящимся в постели на спине, надувного резинового круга, вложенного в наволочку, так, чтобы крестец находился над его отверстием.
Ежедневное протирание кожи одним из дезинфицирующих растворов: камфорная смесь, камфорный спирт, 40%-ный раствор этилового спирта, одеколон, раствор уксуса (1 столовая ложка на 300 мл воды), а при их отсутствии - теплой водой с последующим вытиранием насухо.
При покраснении кожи - растирание ее сухим полотенцем.
При мокнутии кожи - обмывание этих мест холодной водой с мылом, протирание спиртом с последующим припудриванием.
Для профилактики пролежней выпускаются специальные надувные матрацы с гофрированной поверхностью и электрическим подогревом.
При развитии пролежней проводят их лечение. Пузыри смазывают зеленкой, затем накладывают сухую повязку. Далее больной нуждается во врачебном наблюдении: когда появляется граница между живой и мертвой тканью, врач удаляет отмершее, далее рану закрывают стерильной салфеткой, смоченной 1%-ным раствором марганцовки. Повязку меняют 2-3 раза в день. По мере очищения раны переходят на повязки с мазью Вишневского.
Предупреждение пролежней и опрелостей
За тяжелобольным легче ухаживать, если он полностью обнажен, так как плохо разглаженная одежда на пациенте, тугая пройма фасона ночной сорочки, складки на постельном белье, влажность постельного белья при потоотделении, при недержании мочи являются причинами образования опрелостей кожи и пролежней.
Признаки опрелости: покраснение кожи, отечность, болезненность в области подмышечных впадин, у женщин - под молочными железами, в области паховых складок.
Пациентам с недержанием мочи лучше пользоваться памперсами. Памперсы подбираются по размеру с учетом веса пациента.
Надевание памперса пациенту
приготовьте памперс;
убедите пациента в необходимости использования памперсов;
поверните пациента набок (спиной к себе);
разверните памперс;
определите, где находится область ягодиц, живота (в области живота имеются застежки-липучки);
подложите памперс под ягодицы от поясничной области;
поверните пациента на спину, затем - на себя, распрямляя памперс;
верните пациента в исходное положение - на спину;
попросите пациента согнуть ноги в коленях и слегка их развести;
уложите памперс в области промежности и живота, распрямив и расправив в области бедер;
заправьте нижнюю часть памперса под верхнюю;
закрепите памперс застежкой-липучкой (слева справа).
Между сменами памперсов пациенту необходимо обрабатывать области гениталий и ягодиц.
Пролежни
При повреждении и деформации тканей кожи под действием прямого давления или смещающей силы используют термин "пролежни". Степень такого повреждения тканей может колебаться от стойкой эритемы до некроза, охватывающего кожный покров, мышцы, сухожилия и даже костную ткань. Место образования пролежней зависит от положения, в котором находится пациент.
Если он лежит на спине - это крестец, пятки, лопатки, затылок и локти.
Если сидит - седалищные бугры, стопы ног, лопатки. Если лежит на животе, страдают от пролежней ребра, коленки, пальцы ног с тыльной стороны, гребни подвздошных костей.
Установлены три основных фактора, приводящих к образованию пролежней: давление, смещающая сила, трение.
Давление - под действием собственного веса тела происходит сдавление тканей относительно поверхности, на которую опирается человек. При сдавлении тканей диаметр сосудов уменьшается, в результате ишемии наступает голодание тканей. При полном сдавлении в течение двух часов образуется некроз. Сдавление уязвимых тканей усиливается под действием тяжелой постельного белья, плотных повязок, одежды.
Смещающая сила - разрушение и механическое повреждение тканей под действием непрямого давления. Она вызывается смещением тканей относительно опорной поверхности. Микроциркуляция в нижележащих тканях нарушается, и ткань погибает от кислородной недостаточности. Смещение тканей может происходить, когда больной "съезжает" по постели вниз или подтягивается к ее изголовью.
Трение является компонентом смещающей силы. Оно вызывает отслойку рогового слоя кожи и приводит к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи. Наиболее подвержены такому воздействию пациенты с недержанием мочи, усиленным потоотделением, одетые во влажное и не впитывающее влагу нательное белье, а также располагающиеся на не впитывающих влагу поверхностях (подкладные клеенки, пластмассовые поверхности).
Признаком начинающихся пролежней является гиперемия.Она предупреждает о необходимости обратить внимание на поврежденные участки кожи, где уже началось нарушение кровообращения
Профилактика пролежней:
• меняйте положение пациента каждые два часа.
Для контроля систематичности этой процедуры рекомендуется на листе бумаги нарисовать часовой циферблат, где выделить каждый второй час. Прикрепите этот рисунок на стенку напротив пациента, ипри каждом переворачивании отмечайте на рисунке очередной час смены положения больного;
• найдите наиболее удобное положение для пациента - такое, чтобы вес тела был равномерно распределен (воспользуйтесь обычными подушками), на каждую часть тела оказывалось минимальное давление;
• не подвергайте уязвимые участки тела пациента трению;
• обмываете уязвимые участки тела, соблюдая правила личной гигиены;
• пользуйтесь жидким.
Глава 2. Классификация информационной продукции
Статья 6. Осуществление классификации информационной продукции
Федеральным законом от 28 июля 2012 г. N 139-ФЗ в часть 1 статьи 6 настоящего Федерального закона внесены изменения
См. текст части в предыдущей редакции
1. Классификация информационной продукции осуществляется ее производителями и (или) распространителями самостоятельно (в том числе с участием эксперта, экспертов и (или) экспертных организаций, отвечающих требованиям статьи 17 настоящего Федерального закона) до начала ее оборота на территории Российской Федерации.
2. При проведении исследований в целях классификации информационной продукции оценке подлежат:
1) ее тематика, жанр, содержание и художественное оформление;
2) особенности восприятия содержащейся в ней информации детьми определенной возрастной категории;
3) вероятность причинения содержащейся в ней информацией вреда здоровью и (или) развитию детей.
Федеральным законом от 28 июля 2012 г. N 139-ФЗ в часть 3 статьи 6 настоящего Федерального закона внесены изменения
См. текст части в предыдущей редакции
3. Классификация информационной продукции осуществляется в соответствии с требованиями настоящего Федерального закона по следующим категориям информационной продукции:
1) информационная продукция для детей, не достигших возраста шести лет;
2) информационная продукция для детей, достигших возраста шести лет;
3) информационная продукция для детей, достигших возраста двенадцати лет;
4) информационная продукция для детей, достигших возраста шестнадцати лет;
5) информационная продукция, запрещенная для детей (информационная продукция, содержащая информацию, предусмотренную частью 2 статьи 5 настоящего Федерального закона).
Об определениии возрастного ценза основной телевизионной передачи с учетом содержания сообщений "бегущей строки" см.информацию Роскомнадзора от 22 января 2013 г.
Федеральным законом от 2 июля 2013 г. N 185-ФЗ часть 4 статьи 6 настоящего Федерального закона изложена в новой редакции, вступающей в силу c 1 сентября 2013 г.
См. текст части в предыдущей редакции
4. Классификация информационной продукции, предназначенной и (или) используемой для обучения и воспитания детей в организациях, осуществляющих образовательную деятельность по реализации основных общеобразовательных программ, образовательных программ среднего профессионального образования, дополнительных общеобразовательных программ, осуществляется в соответствии с настоящим Федеральным законом и законодательством об образовании.
Федеральным законом от 28 июля 2012 г. N 139-ФЗ в часть 5 статьи 6 настоящего Федерального закона внесены изменения
См. текст части в предыдущей редакции
5. Классификация фильмов осуществляется в соответствии с требованиями настоящего Федерального закона и законодательства Российской Федерации о государственной поддержке кинематографии.
Федеральным законом от 28 июля 2012 г. N 139-ФЗ в часть 6 статьи 6 настоящего Федерального закона внесены изменения
См. текст части в предыдущей редакции
6. Сведения, полученные в результате классификации информационной продукции, указываются ее производителем или распространителем в сопроводительных документах на информационную продукцию и являются основанием для размещения на ней знака информационной продукции и для ее оборота на территории Российской Федерации.
Статья 7. Информационная продукция для детей, не достигших возраста шести лет
К информационной продукции для детей, не достигших возраста шести лет, может быть отнесена информационная продукция, содержащая информацию, не причиняющую вреда здоровью и (или) развитию детей (в том числе информационная продукция, содержащая оправданные ее жанром и (или) сюжетом эпизодические ненатуралистические изображение или описание физического и (или) психического насилия (за исключением сексуального насилия) при условии торжества добра над злом и выражения сострадания к жертве насилия и (или) осуждения насилия).
Статья 8. Информационная продукция для детей, достигших возраста шести лет
К допускаемой к обороту информационной продукции для детей, достигших возраста шести лет, может быть отнесена информационная продукция, предусмотренная статьей 7 настоящего Федерального закона, а также информационная продукция, содержащая оправданные ее жанром и (или) сюжетом:
1) кратковременные и ненатуралистические изображение или описание заболеваний человека (за исключением тяжелых заболеваний) и (или) их последствий в форме, не унижающей человеческого достоинства;
2) ненатуралистические изображение или описание несчастного случая, аварии, катастрофы либо ненасильственной смерти без демонстрации их последствий, которые могут вызывать у детей страх, ужас или панику;
3) не побуждающие к совершению антиобщественных действий и (или) преступлений эпизодические изображение или описание этих действий и (или) преступлений при условии, что не обосновывается и не оправдывается их допустимость и выражается отрицательное, осуждающее отношение к лицам, их совершающим.
Статья 9. Информационная продукция для детей, достигших возраста двенадцати лет
К допускаемой к обороту информационной продукции для детей, достигших возраста двенадцати лет, может быть отнесена информационная продукция, предусмотренная статьей 8 настоящего Федерального закона, а также информационная продукция, содержащая оправданные ее жанром и (или) сюжетом:
1) эпизодические изображение или описание жестокости и (или) насилия (за исключением сексуального насилия) без натуралистического показа процесса лишения жизни или нанесения увечий при условии, что выражается сострадание к жертве и (или) отрицательное, осуждающее отношение к жестокости, насилию (за исключением насилия, применяемого в случаях защиты прав граждан и охраняемых законом интересов общества или государства);
2) изображение или описание, не побуждающие к совершению антиобщественных действий (в том числе к потреблению алкогольной и спиртосодержащей продукции, пива и напитков, изготавливаемых на его основе, участию в азартных играх, занятию бродяжничеством или попрошайничеством), эпизодическое упоминание (без демонстрации) наркотических средств, психотропных и (или) одурманивающих веществ, табачных изделий при условии, что не обосновывается и не оправдывается допустимость антиобщественных действий, выражается отрицательное, осуждающее отношение к ним и содержится указание на опасность потребления указанных продукции, средств, веществ, изделий;
3) не эксплуатирующие интереса к сексу и не носящие возбуждающего или оскорбительного характера эпизодические ненатуралистические изображение или описание половых отношений между мужчиной и женщиной, за исключением изображения или описания действий сексуального характера.
Статья 10. Информационная продукция для детей, достигших возраста шестнадцати лет
К допускаемой к обороту информационной продукции для детей, достигших возраста шестнадцати лет, может быть отнесена информационная продукция, предусмотренная статьей 9 настоящего Федерального закона, а также информационная продукция, содержащая оправданные ее жанром и (или) сюжетом:
1) изображение или описание несчастного случая, аварии, катастрофы, заболевания, смерти без натуралистического показа их последствий, которые могут вызывать у детей страх, ужас или панику;
2) изображение или описание жестокости и (или) насилия (за исключением сексуального насилия) без натуралистического показа процесса лишения жизни или нанесения увечий при условии, что выражается сострадание к жертве и (или) отрицательное, осуждающее отношение к жестокости, насилию (за исключением насилия, применяемого в случаях защиты прав граждан и охраняемых законом интересов общества или государства);
3) информация о наркотических средствах или о психотропных и (или) об одурманивающих веществах (без их демонстрации), об опасных последствиях их потребления с демонстрацией таких случаев при условии, что выражается отрицательное или осуждающее отношение к потреблению таких средств или веществ и содержится указание на опасность их потребления;
4) отдельные бранные слова и (или) выражения, не относящиеся к нецензурной брани;
5) не эксплуатирующие интереса к сексу и не носящие оскорбительного характера изображение или описание половых отношений между мужчиной и женщиной, за исключением изображения или описания действий сексуального характера.